El estudio de Xie y cols. investiga la posible relación entre los agonistas del receptor de GLP-1 (GLP-1RA) y la pancreatitis aguda, un tema especialmente relevante dado el uso creciente de estos fármacos en diabetes tipo 2 y obesidad, y las señales de farmacovigilancia que han suscitado preocupación regulatoria. Para ello, los autores emplean un diseño de emulación de ensayo clínico (target trial) comparando, en la práctica real, el inicio de GLP-1RA frente al inicio de sulfonilureas en una amplia cohorte de usuarios del sistema sanitario de Veterans Affairs (VA) de Estados Unidos. La pregunta clave es si los GLP-1RA aumentan el riesgo de pancreatitis aguda global y, de forma más refinada, cómo se comporta ese riesgo según la causa de pancreatitis (farmacoinducida, alcohol, hipertrigliceridemia, biliar, idiopática) y a lo largo del tiempo tras iniciar el tratamiento.
La cohorte incluye 333.687 pacientes con diabetes tipo 2 que iniciaron un GLP-1RA (n = 132 551) o una sulfonilurea (n = 201 136) entre 2017 y 2023, sin uso previo reciente de estos fármacos ni contraindicaciones como pancreatitis previa, cáncer de páncreas, medular de tiroides, gastroparesia o filtrado glomerular muy reducido. El sistema VA aporta una base de datos electrónica muy completa (consultas, ingresos, farmacia, laboratorio, vitales, etc.), lo que permite seguir a los pacientes durante 12 meses y vincular las exposiciones farmacológicas con eventos clínicos de forma robusta. Los GLP-1RA analizados incluyen varias moléculas (albiglutida, dulaglutida, exenatida, liraglutida, lixisenatida, semaglutida, tirzepatida), siendo semaglutida el agente predominante, mientras que las sulfonilureas incluyen fundamentalmente glipizida y glimepirida.
La exposición se define como el inicio de GLP-1RA o sulfonilurea, y se analizan dos efectos: uno de intención de tratar (según el fármaco iniciado, independientemente de cambios posteriores) y otro per protocolo (centrado en quienes mantienen el tratamiento, ajustando por adherencia mediante pesos de probabilidad inversa). El desenlace principal es la aparición de pancreatitis aguda clínicamente significativa, identificada por códigos ICD-10 en urgencias o ingreso hospitalario, y posteriormente clasificada en causas específicas mediante un algoritmo jerárquico que combina diagnósticos (biliares, alcohol, etc.) y datos de laboratorio como triglicéridos. Así, cada episodio se atribuye a una única categoría: biliar, alcohol inducida, asociada a hipertrigliceridemia, sospechada fármacoinducida o idiopática/otras, y también se analiza la pancreatitis “global” sumando todas las causas.
Para reducir el sesgo de confusión, el estudio ajusta por un amplio conjunto de covariables: edad, sexo, raza, índice de privación, presión arterial, índice de masa corporal, función renal, perfil lipídico, pruebas hepáticas, parámetros de diabetes (hemoglobina A1c, duración de la enfermedad, uso previo de metformina, DPP-4, SGLT2, insulina, etc.), comorbilidades cardiovasculares y digestivas (incluidos múltiples factores de riesgo pancreático), hábitos como tabaquismo y trastorno por uso de alcohol, intensidad de uso de recursos sanitarios y medicación concomitante potencialmente pancreatotóxica. Estas variables se incorporan en modelos de regresión logística para derivar puntuaciones de propensión, y se utilizan ponderaciones por probabilidad inversa para equilibrar las características basales entre los grupos de tratamiento, verificando un buen balance mediante diferencias de medias estandarizadas < 0,1 tras el ponderado. En el análisis per protocolo, además, se actualizan covariables cada 30 días y se estiman pesos de adherencia dependientes del tiempo, integrados en modelos de supervivencia en tiempo discreto con bootstrapping para obtener intervalos de confianza.
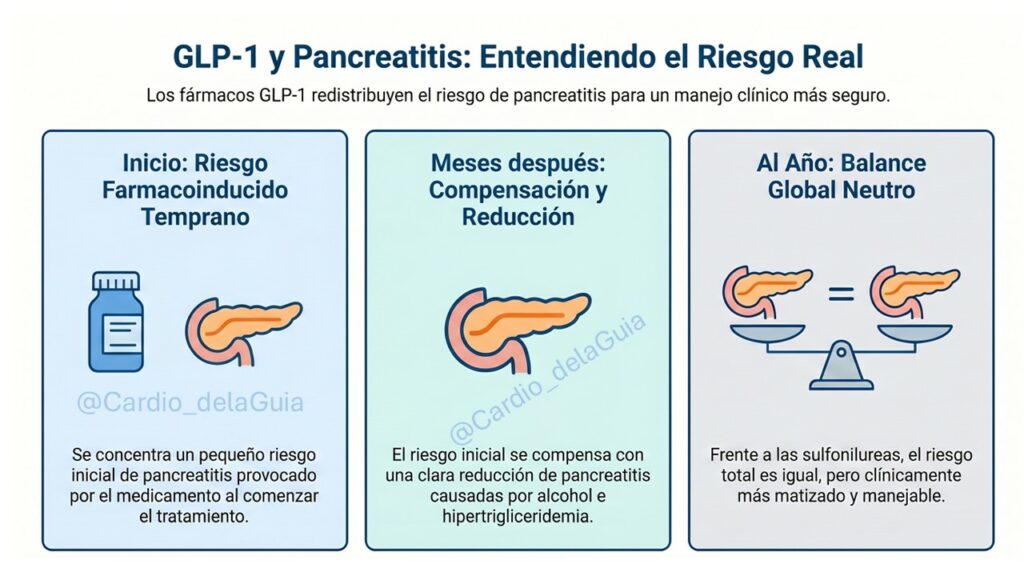
Los resultados centrales del análisis intención de tratar muestran que, a los 12 meses, el inicio de GLP-1RA no se asocia con un aumento estadísticamente significativo de pancreatitis aguda global frente a sulfonilureas. La diferencia de tasas de pancreatitis global es de 3,64 casos por 100 000 personas a un año, con un intervalo de confianza del 95% entre −30,76 y 23,48, compatible con un efecto nulo. Sin embargo, esta aparente neutralidad global oculta una dinámica mucho más compleja cuando se desagregan las causas de pancreatitis: el uso de GLP-1RA se relaciona con un incremento de pancreatitis sospechada fármacoinducida y, simultáneamente, con una reducción de pancreatitis asociada a hipertrigliceridemia y a consumo de alcohol.
Específicamente, los GLP-1RA se asocian con una diferencia de tasas de pancreatitis sospechada fármacoinducida de 23,45 casos adicionales por 100 000 personas (IC 95 % 14,27 a 33,85) en comparación con sulfonilureas. En sentido opuesto, la pancreatitis asociada a hipertrigliceridemia muestra una disminución de 16,96 casos por 100 000 (IC 95% −27,41 a −7,34) y la pancreatitis inducida por alcohol se reduce en 10,32 casos por 100 000 (IC 95% −18,12 a −3,17). No se observan diferencias relevantes en pancreatitis biliar ni en la categoría idiopática/otras, donde las tasas en ambos grupos son similares. En conjunto, la neutralidad del riesgo global de pancreatitis con GLP-1RA se explica como la compensación entre un pequeño exceso de pancreatitis fármacoinducida y una disminución de pancreatitis atribuibles a alcohol e hipertrigliceridemia.
El análisis per protocolo aporta un matiz temporal muy relevante para la práctica clínica. La pancreatitis sospechada fármacoinducida se concentra en los primeros tres meses tras el inicio del GLP-1RA: aproximadamente el 40% del exceso de riesgo anual se produce en este periodo inicial, con diferencias de tasas mensuales más altas justo después de iniciar el tratamiento. Por el contrario, la reducción de pancreatitis asociada al alcohol es más marcada entre los meses 4 y 6, mientras que la reducción de pancreatitis asociada a hipertrigliceridemia se vuelve más evidente en el último trimestre (meses 10 a 12). Estos patrones, consistentes con la hipótesis de que los GLP-1RA mejoran conductas relacionadas con el alcohol y parámetros metabólicos como los triglicéridos a medio y largo plazo, generan un ligero aumento del riesgo global de pancreatitis en los dos primeros meses, seguido de una “normalización” del riesgo mensual en el resto del año.
Desde el punto de vista metodológico, el estudio es sólido: el diseño de emulación de ensayo, el comparador activo clínicamente relevante, el enorme tamaño muestral y el seguimiento casi completo a 12 meses aportan potencia y realismo. El uso de modelos de supervivencia con ponderación por propensión y adherencia, así como la separación de causas de pancreatitis, permite un análisis fino de un evento raro que los ensayos aleatorizados previos no podían capturar adecuadamente. No obstante, al tratarse de un estudio observacional, no se puede descartar confusión residual por factores no medidos o mal medidos (por ejemplo, consumo real de alcohol, dieta, diferencias sutiles en la indicación terapéutica) y la clasificación etiológica de la pancreatitis depende de la calidad de la codificación y de la información disponible en las historias clínicas.
En términos de aplicabilidad, los resultados sugieren que en pacientes con diabetes tipo 2 atendidos en el sistema VA, el uso de GLP-1RA no aumenta de forma sustancial el riesgo global de pancreatitis aguda frente a sulfonilureas a un año, lo que es tranquilizador desde la perspectiva de seguridad global. Sin embargo, el pequeño riesgo temprano de pancreatitis sospechada fármacoinducida justifica una vigilancia clínica intensificada en los primeros meses tras iniciar el fármaco, especialmente en pacientes con otros factores de riesgo pancreático o síntomas compatibles. A la vez, el potencial beneficio en la reducción de pancreatitis asociada a alcohol e hipertrigliceridemia podría ser particularmente valioso en pacientes con alto riesgo por estas causas, aunque estas conclusiones deben extrapolarse con prudencia a poblaciones distintas (mujeres, sujetos más jóvenes, personas sin diabetes tratadas por obesidad).
En síntesis, los agonistas del receptor de GLP-1 no “disparan” la pancreatitis, la redistribuyen: concentran un pequeño riesgo temprano de pancreatitis fármacoinducida que se ve plenamente compensado, en pocos meses, por una reducción clara de las pancreatitis por alcohol e hipertrigliceridemia, de modo que al año el balance global frente a sulfonilureas es neutral, pero mucho más matizado y clínicamente manejable.
Aquí os presento un esquema en tabla que resume la idea central y los matices clave del estudio.
GLP-1 receptor agonists and risk of all cause and cause specific acute pancreatitis: target trial emulation