Se ha producido un cambio de paradigma en cuanto al retorno al deporte (return-to-play, RTP) de los atletas de competición diagnosticados con enfermedad cardiovascular. Trastornos que antes conllevaban la descalificación deportiva irremediable, ahora se consideran para su retorno caso por caso. La descalificación de un joven atleta del deporte competitivo es una decisión compleja y difícil que requiere serias consideraciones con la participación de muchas partes interesadas.
La miocardiopatía hipertrófica (MCH) es la miocardiopatía hereditaria más común, caracterizada por hipertrofia miocárdica primaria y mayor propensión a arritmias ventriculares, incluyendo eventos poco frecuentes que ponen en peligro la vida en reposo o durante el ejercicio con episodios de muerte súbita cardiaca (MSC). La MCH se diagnostica con frecuencia en la autopsia de atletas jóvenes, por ejemplo, en una serie de 1306 atletas con MSC en los EE. UU., 842 tuvieron un diagnóstico cardiovascular confirmado por autopsia, siendo la MCH el principal trastorno estructural identificado, representando el 36 % de los diagnósticos confirmados y el 23 % de todos los casos cardiovasculares. Además, existe una posible asociación entre la raza y la MSC relacionada con MCH en atletas jóvenes afroamericanos y otras minorías frente a deportistas blancos.
Muchas preguntas suscitan en cuando hay debate en este tema. ¿Cómo deberíamos abordar la toma de decisiones compartida para los atletas con MCH? ¿Existe evidencia de que el ejercicio vigoroso o el deporte competitivo aumenten el riesgo de MSC en atletas jóvenes con MCH y de que las restricciones de ejercicio reduzcan dicho riesgo? ¿Existe un subgrupo de atletas con MCH que pueda participar de forma segura con ejercicio intensivo? ¿Los acontecimientos adversos suceden más durante el descanso, el sueño o el ejercicio? En relación con esta última pregunta, quiero indicar que mientras que, en personas mayores o sedentarias, los eventos de MSC se registran más frecuentemente en fases de sueño o descanso, en un estudio británico con 1306 casos de MSC en atletas jóvenes que realizaban entrenamiento intensivo con mayor regularidad (302 con MCH), el 74 % de los eventos se produjeron durante la práctica o la competición.
Una reciente revisión (Zampieri et al) ha intentado poner luz a las muchas dudas que plantea el RTP en deportistas con MCH, ya que muchas de ellas son asintomáticas o presentan síntomas leves y mantienen un estilo de vida activo, al que se resisten a renunciar tras el diagnóstico. Estudios recientes han demostrado que el ejercicio es beneficioso para pacientes mayores con MCH, que la práctica deportiva individualizada no aumenta el riesgo basal asociado a la enfermedad, sino que es seguro, por encima de un estilo de vida sedentario. Un estilo de vida sedentario favorece el desarrollo de factores de riesgo de aterosclerosis, que se asocia a un exceso de mortalidad en los individuos con MCH en comparación con la población general. Además, el impacto psicológico del diagnóstico de MCH puede afectar negativamente a la salud mental, puede influir en el pronóstico y generar importantes costes sociales. Incluso en personas con MCH a las que se anima a que vuelvan a practicar deporte o a que sigan haciendo ejercicio tras su diagnóstico, los factores de estrés psicológico son habituales y a menudo se subestiman. Entre estos factores se pueden incluir la ansiedad por volver a practicar deporte, el miedo a que el DAI, en aquellos en los que se decide su implante, se active durante el esfuerzo físico, o realizar comportamientos de entrenamiento inadecuados que disminuyan claramente su rendimiento deportivo.
Las recomendaciones han cambiado mucho, desde 1994 (Conferencia de Bethesda) donde subrayaron que los deportistas con MCH no debían participar en la mayoría de los deportes de competición, con excepción de los de baja intensidad, hasta las recomendaciones del 2025 de la AHA/ACC donde indicaban que la participación en deportes de competición es razonable tras la evaluación de expertos y toma de decisiones compartidas (SDM, shared decision-making).
En donde sí que hay consenso es en los diferentes factores de riesgo que incrementan la posibilidad de MSC en personas con MCH. Ante la presencia de una o más de estas características, se han propuesto diferentes modelos para ayudar a la prescripción de ejercicio y la participación deportiva basándose en el riesgo percibido. Cabe señalar que los modelos convencionales de estratificación del riesgo de MSC propuestos por la AHA/ACC y la ESC no han sido validados para personas que realizan ejercicio intenso o practican deportes de competición, por lo que se cuestiona su idoneidad para los deportistas, por lo que se destaca que se debería contactar con centros especializados que cuenten con la experiencia necesaria para realizar una evaluación integral y multidisciplinaria. Aquí os dejo un modelo de predicción de riesgo de MCH-MSC que facilita un cálculo de riesgo cuantitativo e individualizado utilizando un enfoque fenotípico mejorado: https://qxmd.com/calculate/calculator_303/hcm-risk-scd)
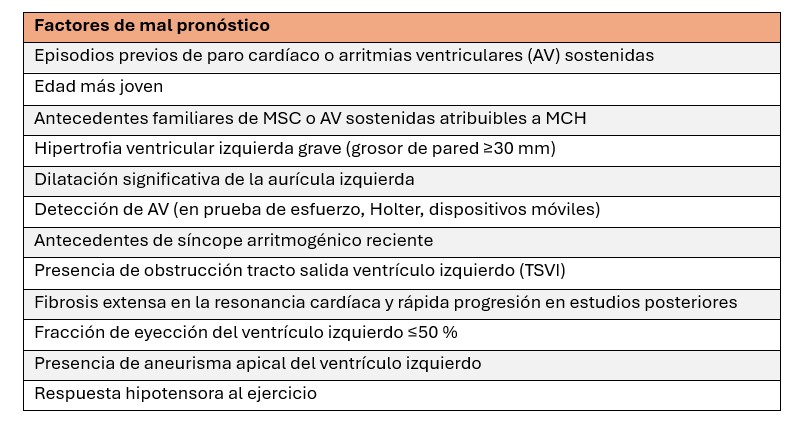
Los pacientes con ≥ 1 marcadores de riesgo tienen una indicación principal para un desfibrilador automático implantable (DAI) y una tasa prevista de eventos de taquicardia (TV) o fibrilación ventricular (FV) del 4 % anual.
En deportistas con importante obstrucción en TSVI, asintomáticos y estables hemodinámicamente se puede valorar el empleo de betabloqueantes y/o disopiramida. ajustando dosis para prevenir la incompetencia cronotrópica, incluso la posibilidad de miectomía septal. Los inhibidores de la miosina cardíaca recientemente introducidos, mavacamten y aficamten, han demostrado una notable eficacia en la reducción de los gradientes del TSVI con mejoras en los parámetros de ejercicio, incluyendo el VO2 pico, la eficiencia ventilatoria (VE/VCO₂) y la duración del ejercicio en personas con MCH obstructiva sintomática, y pueden ser empleados en deportistas que no toleran betabloqueo o presentan incompetencia cronotrópica.
Desfibrilador (DAI) y deporte en MCH
Sabemos que el DAI es la única herramienta eficaz para prevenir la MSC, pero las directrices actuales no recomiendan implantarlo en deportistas con perfil bajo riesgo. Los datos del registro deportivo de DAI no mostraron fallos del desfibrilador durante la práctica de deportes de competición, así de 372 deportistas portadores de DAI (65 con MCH), no se produjeron muertes ni reanimaciones durante la práctica deportiva; tan solo un deportista recibió una descarga apropiada durante un entrenamiento.
Por ello las recomendaciones recientes (HRS 2024; AHA/ACC 2025) consideran razonable la participación en deportes de competición para los atletas que han recibido un DAI para la prevención primaria o secundaria, dentro de un marco de toma de decisiones compartida que tenga en cuenta el diagnóstico subyacente, la confirmación exhaustiva de la estabilidad del ritmo y la posibilidad de terapias con dispositivos tanto apropiadas como inapropiadas.
Prescripción del ejercicio en deportistas MCH
Tras una evaluación clínica exhaustiva, que incluya el historial personal de participación en deportes y entrenamiento, ecocardiografía de esfuerzo y prueba de esfuerzo cardiopulmonar (CPET), un programa de entrenamiento bien estructurado debe ajustarse a los siguientes principios:
– INDIVIDUALIZADO: Adaptado al nivel de aptitud física del individuo. En personas sin entrenamiento, el entrenamiento aeróbico, centrado en una intensidad moderada, es eficaz para mejorar la capacidad cardiorrespiratoria y reducir el riesgo cardiovascular. Sin embargo, también se debe fomentar el entrenamiento de resistencia, con un objetivo del 40 % al 70 % de la repetición máxima y comenzando gradualmente con 1 a 3 series de 8 a 10 ejercicios de resistencia, realizados a una velocidad lenta-moderada, aumentando semanalmente de acuerdo con la adaptación.
– VARIADO Y ADAPTADO a las necesidades específicas del individuo. Si es portador de DAI, se deberá programar con intervalos de detección largos y umbrales de desconexión de frecuencia elevada para evitar descargas inapropiadas, estableciendo un umbral de frecuencia cardíaca (FC) crítico individualizado. Realizar una CPET máxima para garantizar la seguridad. Considerar el uso de fármacos bloqueantes del nódulo auriculoventricular para mayor seguridad.
– PROGRESIVO, aumentando gradualmente la intensidad y la duración. La intensidad se puede determinar utilizando la escala de Borg, el porcentaje de la FC máxima, la reserva de FC y el VO2 máximo, con el cálculo de los umbrales aeróbico y anaeróbico mediante CPET. El empleo de nuevas tecnologías (wearable devices) puede ser útil para un mejor control y adherencia, asociándolo a una colaboración multidisciplinar.
Pero la pregunta que puede quedar en el aire es: ¿Quién decide en última instancia?
En un escenario ideal, el atleta informado debería coincidir con la evaluación de su equipo médico respecto a su participación deportiva. No obstante, el atleta, el médico del equipo, el cardiólogo, el entrenador deportivo y la institución correspondiente pueden manejar diferentes criterios para autorizar el regreso a la competición. Por ejemplo, surgen dilemas cuando el cardiólogo reconoce el riesgo significativo de MSC en un deportista con MCH, pero respalda su derecho a decidir y el médico del equipo desaconseja la participación; o bien, si el consultor recomienda excluir al atleta, mientras que el cardiólogo personal u otra opinión médica avalan su retorno. Ante desacuerdos entre las partes, la toma de decisiones compartida se ve limitada, ya que la resolución depende de la autoridad final acerca de la elegibilidad. Delegar la decisión exclusiva al atleta puede disminuir la colaboración interprofesional, afectando el proceso de deliberación conjunta. En definitiva, equilibrar la autonomía del paciente con la responsabilidad de velar por el bienestar colectivo para prevenir eventos adversos en el deporte representa una compleja tarea. En la siguiente figura se representa el marco propuesto para considerar la restricción de deportes competitivos en atletas en función del riesgo de MSC relacionada con MCH (tomado de Drezner JA et al BJSM 2021)

CONCLUSIONES
- La restricción sistemática de la actividad deportiva en la MCH ya no es sostenible.
- Si bien no existe un riesgo cero, la evidencia indica que el ejercicio personalizado, incluso competitivo, no eleva los riesgos ya bajos de la MCH.
- Aun así, se estima un riesgo anual de 0,1%–6,6% para la ocurrencia de MSC en atletas competitivos adolescentes o adultos jóvenes con MCH, con mayor riesgo en hombres y atletas que participan en baloncesto, fútbol y fútbol americano. Se han desarrollado herramientas de estratificación de riesgo para el manejo clínico de estos pacientes, pero se obtienen de poblaciones no atléticas, por lo que estas herramientas de pronóstico deben usarse con precaución.
- Es necesario un enfoque de toma de decisiones compartida (shared decision-making) entre todas las partes interesadas, considerando información detallada, preferencias personales, riesgos percibidos, desarrollo integral y aspectos profesionales o legales.
- La seguridad del deportista sigue siendo prioritaria, así como la prevención de la MSC, pero deben evaluarse también los posibles perjuicios de la descalificación.
- Se necesita investigación adicional para determinar niveles seguros de ejercicio y participación deportiva en personas jóvenes con MCH y desarrollar algoritmos de estratificación del riesgo de MSC basados en la evidencia en atletas.
- Finalmente, se requiere equidad internacional en el regreso al juego (return-to-play) tras un diagnóstico de MCH, buscando consenso en la materia.
REFERENCIAS
- Zampieri M et al. Eur Heart J. 2025 Oct 9:ehaf770. doi: 10.1093/eurheartj/ehaf770. Epub ahead of print. PMID: 41065586.
- Drezner JA et al. British Journal of Sports Medicine 2021;55:1041-1048.
- Maron BJ et al. N Engl J Med 2018 ; 379 :655-68 .
- Maron BJ et al. Am J Med 2016 ; 129: 1170 – 7.
- Sheikh N et al. Heart 2016 ; 102 : 1797-804.
